
很多长期携带乙肝病毒的患者在复查时,如果看到报告单从“大三阳”变成了“小三阳”,第一反应通常是欣喜,认为病毒被彻底压制,病情已经好转。
这种转变既可能是好转的标志,也可能隐藏着病毒变异的风险。我们不能仅凭“大”或“小”来断定肝脏的安危。
在临床上,有一部分患者在转为小三阳后,肝功能依然反复异常,甚至在不知不觉中进展为肝硬化。这种现象说明,e抗原的消失并不等同于病毒停止复制。
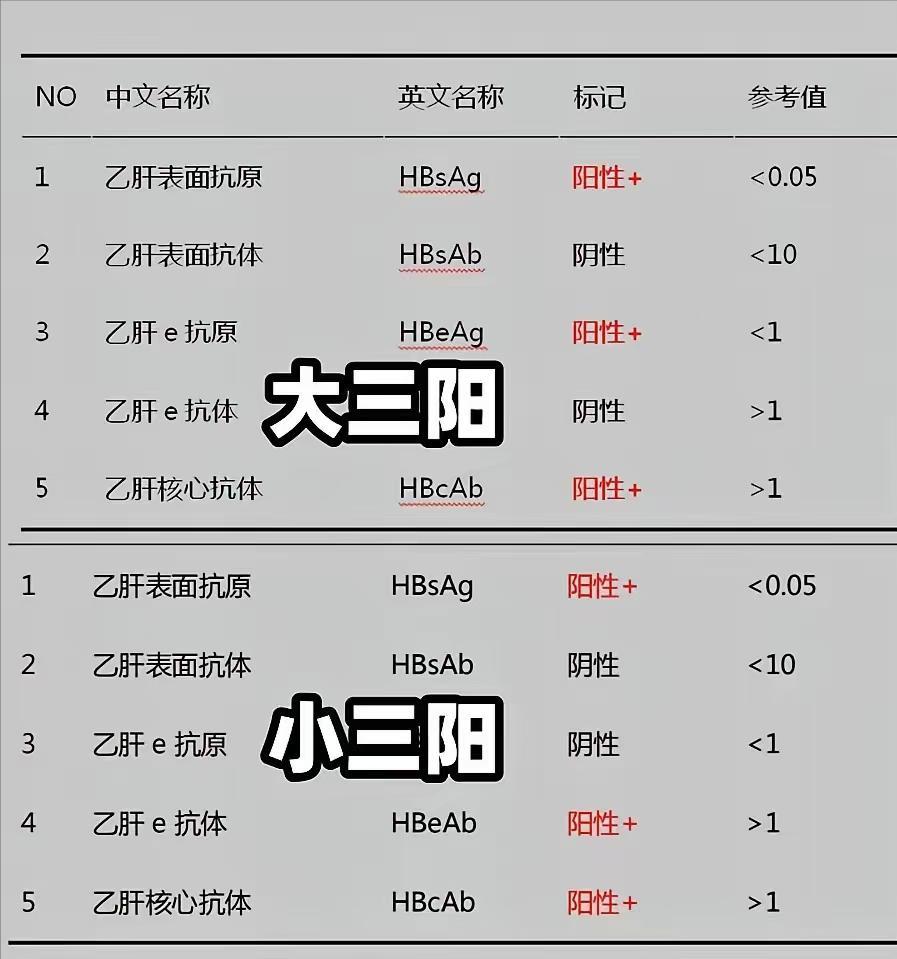
补充:在乙型肝炎(HBV)的临床检查中,“大三阳”与“小三阳”是衡量病毒状态的核心指标。
“大三阳”指的是乙肝表面抗原(HBsAg)、e抗原(HBeAg)和核心抗体(Anti-HBc)同时阳性;而“小三阳”则是指表面抗原、e抗体(Anti-HBe)和核心抗体同时阳性。
为什么“小三阳”会有两种完全不同的结果?
要理解这种差异,我们需要分析乙肝病毒的结构和人体免疫系统的反应。

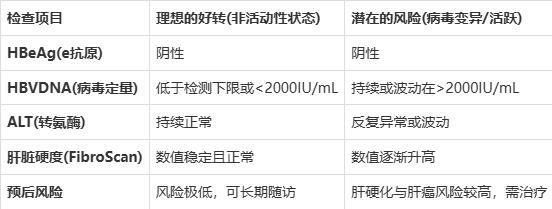
1.理想的好转:免疫控制下的“休眠”
在正常的病情好转过程中,人体的免疫系统通过长期斗争,成功识别并抑制了病毒的e抗原分泌。
机制:当病毒载量(HBVDNA)持续下降至检测限以下,且肝功能(ALT/AST)保持正常时,这种转变代表免疫系统获得了对病毒的有效控制。此时,病毒的复制活性降至极低水平,肝脏的炎症反应逐渐消退,发生肝硬化和肝癌的风险显著降低。
根据《中国慢性乙型肝炎防治指南(2022年版)》,在这种状态下,患者属于“非活动性HBsAg携带者”,其肝硬化年发生率通常低于0.1%。
2.隐忧的来源:前C区或核心启动子变异
另一种情况则不那么乐观。病毒为了躲避免疫系统的攻击,其基因组的特定区域(通常是前C区或核心启动子区)发生了突变。
机制:这种突变导致病毒不再产生e抗原(所以检查呈阴性),但它并没有停止复制。相反,变异后的病毒依然在肝细胞内大量产生,并持续诱发肝脏炎症。因为检查不到e抗原,这种状态具有极强的欺骗性。临床特征:患者虽然是“小三阳”,但查HBVDNA时数值依然很高,且肝功能指标波动。医学上将此称为“HBeAg阴性慢性乙型肝炎”。

3.好转与变异的区别判定表
为什么病毒变异后的“小三阳”更危险?
病毒变异导致的小三阳往往比大三阳更具有隐匿性,且病情进展速度更快。
肝硬化风险:研究显示,HBeAg阴性(小三阳)但HBVDNA持续高于2000IU/mL的患者,如果不进行抗病毒治疗,其肝硬化的年进展率可达2%至10%。肝癌风险:在台湾的一项大型长期随访研究(REVEAL研究)中发现,HBVDNA水平与肝癌发生率呈正相关。即使是小三阳,如果病毒载量维持在1万~10万 拷贝/mL,其发生肝癌的风险仍显著高于病毒阴性者。
在中国的慢性乙肝患者中,HBeAg阴性慢性乙型肝炎(即变异型小三阳)的比例约为30%左右,且这一比例随着患者年龄的增长而增加。
转为“小三阳”后,应该如何制定监测策略?
面对这种复杂的转变,患者不能掉以轻心,应通过以下步骤确立长期的自我管理方案。
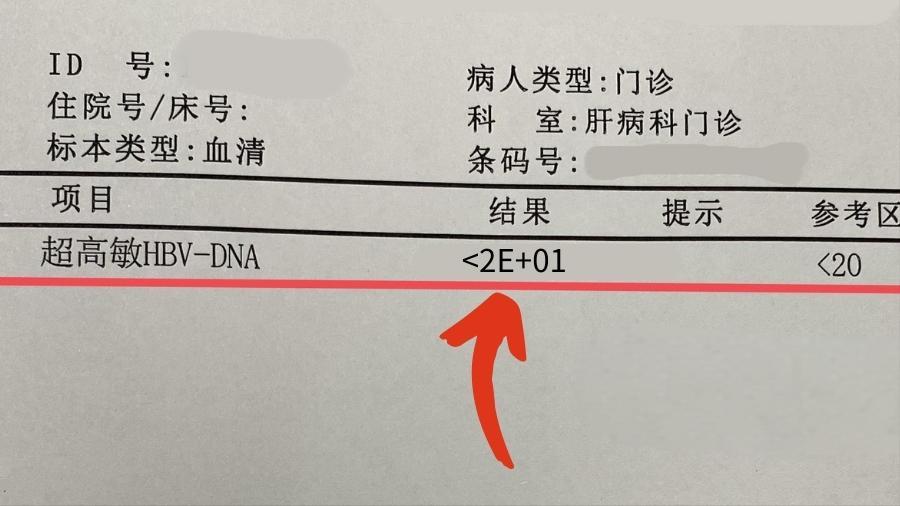
1.立即加查HBVDNA高灵敏定量
这是区分好转与变异的“试金石”。单纯的定性检查(只看阴阳)是不够的。
执行建议:必须使用检测限为10IU/mL或20IU/mL的高灵敏试剂。如果定量结果显示病毒仍在活跃复制,那么无论指标多“小”,都必须由医生评估是否开启抗病毒治疗。
2.肝功能与影像学的“捆绑检查”
频率:对于稳定的“小三阳”患者,建议每3至6个月进行一次全面复查。项目:包括肝功能全套、甲胎蛋白(AFP)、腹部超声。关键指标:重点关注转氨酶是否在正常值上限(ULN,通常男40U/L,女30U/L)以内。如果转氨酶长期处于30-40U/L的临界点,也可能提示肝脏存在慢性低度炎症。
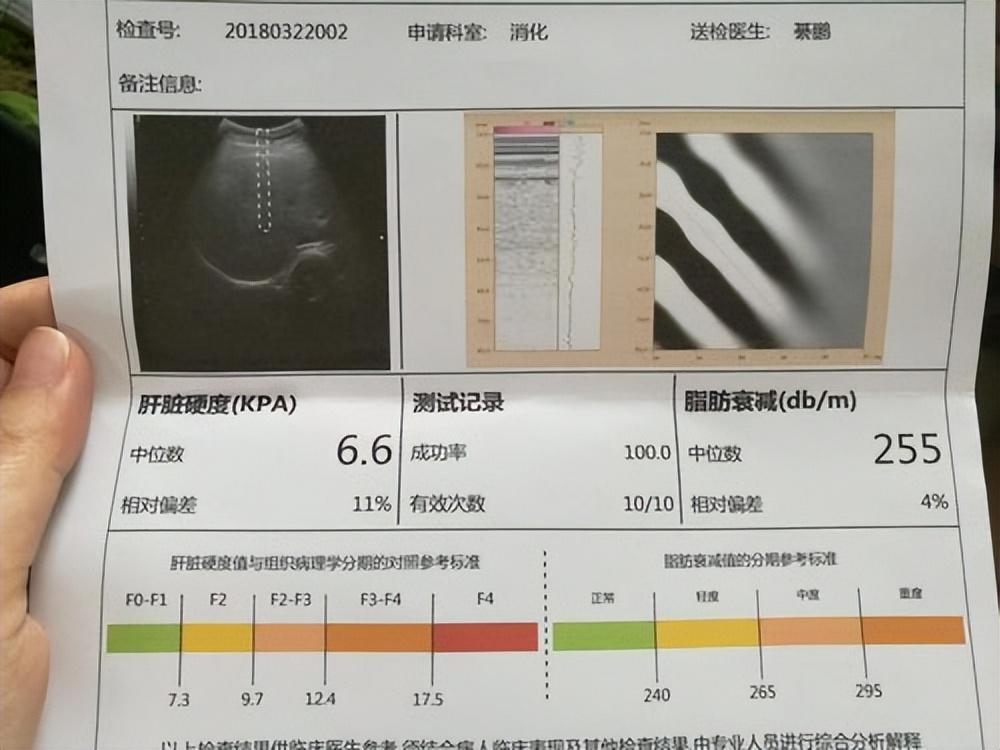
3.评估肝脏的“硬度值” 由于小三阳的炎症可能非常隐蔽,超声有时难以发现早期纤维化。
可执行建议:每年进行一次瞬时弹性成像检查(FibroScan)。如果数值超过7.0kPa,说明肝脏已经开始纤维化,即便病毒量不高,也可能需要干预。
4.抗病毒治疗的长期性
如果被确认为病毒变异导致的慢性乙肝,患者需要长期甚至终身服用一线抗病毒药物(如恩替卡韦、替诺福韦)。
警告:这类患者绝对不能随意停药。因为变异病毒的复发速度快,停药后极易诱发重症肝炎或肝功能衰竭。
结语:乙肝大三阳转为小三阳,是好转还是变异?取决于免疫系统是否真正清除了病毒的复制模板,还是病毒通过基因突变规避了抗原表达。因此不要被“小三阳”的字面意义误导,保持规律监测,才能让肝脏真正进入安全区。
富华优配提示:文章来自网络,不代表本站观点。






